Ancora una volta il ferro di cavallo, piccolo e diffuso pipistrello, è sotto accusa come serbatoio animale di una epidemia virale. All’origine della Sars tra il 2002 e il 2003, avvenuta presumibilmente nelle grotte della Provincia dello Yunnan ( provincia situata nel sud-ovest della Cina), fu individuato lo scambio di materiale genetico tra diversi ceppi di coronavirus ospitati proprio dal Rhinolophus, questo il suo nome scientifico. Oggi, il mammifero volante è di nuovo balzato all’attenzione dell’opinione pubblica internazionale come probabile ospite degli antenati del nuovo coronavirus SARS-CoV-2, agente eziologico del Covid-19. Questa volta però il passaggio di specie sarebbe avvenuto qualche migliaio di chilometri più ad oriente, nel cuore della Cina (Provincia dell’Hubei). Che il salto del virus da animale a uomo, lo spillover, sia avvenuto nel mercato degli animali vivi di Wuhan è impossibile ad oggi affermarlo con certezza, non esistendo prove che il ferro di cavallo venisse venduto vivo fino al primo gennaio scorso nel wet market di Huanan. Potrebbe essere invece avvenuto uno spillover indiretto, mediato secondo le teorie più accreditate, dal pangolino, per rendere possibile la trasmissione del virus, intanto adattatosi a un animale dal punto di vista molecolare più simile alla nostra specie.

L’ipotesi di un adattamento alla replicazione nell’uomo avvenuta già nel pipistrello è, per il ricercatore Mario Picozza, latinense di nascita e romano d’adozione, quella più auspicabile, ma anche la meno probabile. Secondo l’immunologo cellulare, se così fosse, individuato e isolato il serbatoio virale, difficilmente una seconda pandemia dello stesso virus potrebbe nuovamente minacciare le nostre vite. Purtroppo, aggiunge il biologo, la teoria più accreditata è anche quella più pericolosa: vale a dire avremmo individuato solamente la fonte primaria del coronavirus della Sars 2, ma non il mediatore. Questo ci esporrebbe, ammesso di poter debellare il virus limitandone la trasmissione da persona a persona, nuovamente al rischio di un ulteriore contagio nell’immediato futuro.

“A parte la diatriba su quale sia la specie animale d’origine del SARS-CoV-2, il tema forse più impellente – prosegue il ricercatore ora in forze presso il Centro Europeo di Ricerca sul Cervello della Fondazione Santa Lucia di Roma – riguarda dove sia avvenuta la selezione naturale che ne ha consentito, attraverso l’adattamento, la larga diffusione tra gli uomini: se nell’animale serbatoio o direttamente nell’uomo. Se infatti il SARS-CoV-2 fosse divenuto così infettivo per l’uomo mentre si diffondeva in un’altra specie animale, il rischio che riemerga in futuro è concreta visto che continuerebbe intanto a circolare nel serbatoio animale. Se, al contrario, la selezione naturale che lo ha reso altamente infettivo nell’uomo è avvenuta solo dopo lo spillover, durante una fase iniziale di trasmissione a bassa intensità e non rilevata tra gli individui della nostra specie, la possibilità che la stessa serie di eventi mutazionali possa ripetersi è abbastanza remota, e, una volta debellato, una sua ricomparsa nell’uomo sarebbe più difficile. La prima ipotesi si è rivelata esatta, ad esempio, nel caso dell’epidemia dovuta ad un altro coronavirus, quello della MERS (sindrome respiratoria mediorientale)”. Il virus MERS-CoV si è adattato per poter infettare l’uomo già nei cammelli, specie nei quali è presente tuttora e da dove ogni tanto rispunta.
Picozza si guarda bene però dal demonizzare i virus in generale, che hanno avuto un ruolo fondamentale nell’evoluzione delle specie, compresa la nostra, senza tuttavia poterli definire forma di vita: “una scatoletta di materiale proteico (il capside), rivestito di lipidi finché il virus è fuori dalla cellula dell’ospite, contenente materiale genetico (Dna o Rna). Un parassita impossibilitato a replicarsi al di fuori di una cellula vivente, ma che può, nel caso dei retrovirus simili ad HIV e non nel caso dei coronavirus, trasferire il proprio genoma in quello dell’ospite in modo che sia replicato insieme con esso“.
Picozza sottolinea inoltre come il virus non abbia alcun interesse ad uccidere l’organismo che lo ospita, animale, pianta o batterio che sia. Il virus più longevo, destinato a circolare per il mondo negli anni, è infatti quello meno letale. Più, viceversa, un virus è mortale, minori sono le sue possibilità di propagazione.
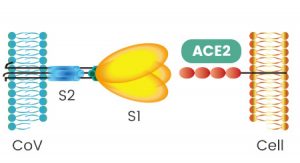
GLICOPROTEINA S CHE SI LEGA AL RECETTORE DI ACE 2
Nel caso in particolare del virus SARS-CoV-2 abbiamo sulla superficie del rivestimento esterno degli spuntoni che emergono e gli danno il caratteristico aspetto di corona. Si tratta delle spike protein (o glicoproteina S), che legano il recettore dell’enzima 2 di conversione dell’angiotensina (ACE2) presente sulla superficie delle cellule polmonari e delle mucose di bocca e naso. Questo ancoraggio consente poi al coronavirus di penetrare all’interno della cellula prendendo possesso dei suoi macchinari di sintesi utili alla costruzione di nuove particelle virali.
UN VIRUS A CUI PIACE IL NOSTRO ESSERE ANIMALI SOCIALI
“Si è visto – aggiunge il ricercatore di origini pontine – come al virus SARS-CoV-2 piaccia il nostro essere animali sociali. Sfrutta le situazioni di vicinanza tra individui per trasmettersi da persona a persona“. Il virus si trasmette attraverso le goccioline di saliva e di altri fluidi che noi emaniamo parlando, starnutendo e tossendo, ma anche solo respirando. Da qui la necessità di un distanziamento di almeno un metro tra le persone, e l’opportunità di usare mascherine per limitarne la diffusione. La capacità poi del virus di rimanere infettivo per un certo tempo quando si posa su alcune superfici rende anche necessarie misure di sanificazione degli ambienti e di igiene personale auspicabili anche in condizioni normali, come lavarsi di frequente le mani. Il biologo sottolinea anche come esista un metallo micidiale nei confronti di questo coronavirus, il rame. La carica infettiva sul rame si dimezza infatti più velocemente che altrove. In realtà sottolinea Picozza come il rame sia un potente microbicida in assoluto, anche nei confronti di batteri e muffe. Da qui una proposta che può investire l’edilizia sanitaria di aggiungere alle superfici di linoleum, facilmente lavabile, anche delle componenti di rame.

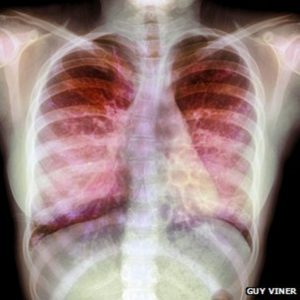
CRISI RESPIRATORIA E INTERLEUCHINA-6
La patologia che ne consegue, ovverosia la sindrome respiratoria acuta (Covid-19) provocata dal SARS-CoV-2, comporta sintomi che possono essere più o meno gravi in base alla risposta che la nostra immunità innata attiva nelle prime due settimane dall’infezione. Un ruolo importante è in prima battuta esercitato dagli interferoni che possono rallentare la replicazione virale. Altra funzione fondamentale nel bene, il più delle volte, o nel male, in una minoranza di casi, è quella svolta dalla citochina interleuchina-6 rilasciata dai macrofagi per promuovere la risposta immunitaria. In linea generale negli individui sani e giovani di fronte a una minaccia microbica questa proteina, trascritta nell’uomo dal gene IL6, viene sintetizzata in quantità adeguata da aiutare il contenimento della malattia. Purtroppo in alcuni individui con patologie pregresse o anziani può succedere che la produzione di interleuchina-6 sia così sproporzionata da colpire anziché l’agente infettivo lo stesso epitelio polmonare e i vasi sanguigni. Danni polmonari importanti comportano una fibrosi in grado da indurre il paziente in dispnea.
CRISI RESPIRATORIA E TOCILIZUMAB
Si spiega in tal modo l’utilità dell’impiego del farmaco tocilizumab, che neutralizza l’interleuchina 6, allo scopo di sopprimere una risposta immunitaria dannosa, anziché benefica, e tale da causare una crisi respiratoria acuta e fatale. Tuttavia le citochine come l’interleuchina 6, se prodotte in quantità eccessiva, possono arrecare danni anche al sistema nervoso. Dal momento che gli anticorpi monoclonali come il tocilizumab superano con fatica la barriera ematoencefalica, può essere necessario, in caso di neurotossicità, intervenire con i farmaci immunosoppressori come il cortisone.
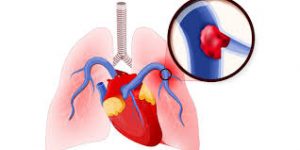
RISCHI DI TROMBOSI VENOSE E ANTICOAGULANTI
Un altro aspetto va analizzato parallelamente al rischio di fibrosi polmonare. Il virus di Covid-19, come altri patogeni, scatena nell’intero una reazione infiammatoria nell’organo colpito. Ogni qualvolta si sviluppa un’infezione, o un processo infiammatorio, il sangue concorre alla risposta per la difesa dell’organismo, aumentando la propria tendenza a coagulare, ma molto talvolta forma trombi nelle arterie e nelle vene. Ne consegue un rischio di comparsa di infarti del miocardio e di embolie polmonari. Da qui deriva la necessità di dover intervenire farmacologicamente su alcune tipologie di pazienti in via preventiva, o all’emergere delle prime manifestazioni, con frammenti di eparina a basso peso molecolare (enoxaparina).
RISPOSTA IMMUNITARIA INNATA E IMPORTANZA DEL MIDOLLO OSSEO
La risposta immunitaria innata delle prime due settimane spesso determina il destino del paziente nelle successive. Qui occorre specificare come un ruolo centrale lo svolga il midollo osseo e il suo stato di salute. Più si è giovani e sani e maggiormente il midollo osseo produce globuli bianchi utili alla risposta immunitaria. Al contrario, con l’invecchiamento e gli stili di vita inadeguati, il midollo osseo si riempie di adipociti, cellule del tessuto adiposo che interferiscono nei processi di produzione delle cellule immunitarie. In una minoranza di casi di Covid-19 potrebbe quindi verificarsi che la risposta immunitaria adattativa da parte degli anticorpi intervenga in una situazione già compromessa, in cui il virus si è così espanso nel nostro organismo, da non poter più determinare una remissione della malattia, o peggio, aggravare lo stato di infiammazione.
LA ROAD MAP CHE CONDUCE AL VACCINO
Un ultimo aspetto fondamentale che il biologo pontino mette in evidenza sono i tempi necessari per approdare a un vaccino. Dalla sperimentazione in vitro si può passare, non sempre e necessariamente, ai test sugli animali. Tappa necessaria e successiva è poi quella della somministrazione del farmaco su un numero ridotto, alcune decine, di pazienti sani. Questo step è fondamentale per quantificare il rischio di effetti collaterali. Ed è proprio in questa fase della sperimentazione che si troverà tra due settimane l’azienda Advent-Irbm di Pomezia (leggi Vaccino anti-covid-19; Irbm di Pomezia: a fine mese i primi test su persone).
Qualora i test sui pazienti sani, che potrebbero richiedere alcuni mesi, confermino che il vaccino è sicuro, si passa alla sperimentazione su un cluster più esteso di pazienti a rischio contagio (qualche centinaio). Gli operatori sanitari nei reparti Covid-19 rappresenterebbero il target ideale e di fatti l’Irbm il prossimo settembre procederà proprio in tal senso (vedi link). A quel punto dopo un certo numero di mesi sarà possibile comparare il numero dei contagi e la sintomatologia tra i vaccinati con quelli di un campione di individui non vaccinati con lo stesso grado di esposizione al rischio d’infezione. Comparando i due gruppi avremo quindi informazioni importanti circa il grado di efficacia del farmaco.
Solo dopo aver attraversato questi step e aver misurato il rapporto costi/benefici del farmaco sarà possibile approvarlo, distribuirlo e somministrarlo su vasta scala. L’ipotesi più ottimistica, quindi, è che il vaccino sia disponibile nel primo semestre dell’anno prossimo.

UN VACCINO SICURO NON PRIMA DEL 2021
Una delle sfide più difficili nello sviluppo del vaccino sarà capire come il sistema immunitario delle persone vaccinate potrebbe reagire all’infezione naturale, come riportato da Lynne Peeples in un articolo pubblicato sui Proceedings of the National Academy of Sciences (Pnas). In particolare, i ricercatori vogliono evitare di innescare una reazione immunitaria spropositata all’infezione virale che può essere fatale, nota come immune enhancement.
Quando si è cercato di mettere a punto un vaccino contro la Sars, è emerso da studi condotti in modelli animali, un problema di immune enhancement.
In questo caso l’immune enhancement non è provocato dagli anticorpi, bensì da alcune cellule specializzate del sistema immunitario, i linfociti T (T cells), che reagiscono in maniera errata all’infezione attaccando i tessuti dei polmoni. La ricerca di un vaccino per la Sars si è fermata prima che si riuscisse a superare il problema, perché l’epidemia si è esaurita rapidamente. Lo sviluppo di un vaccino per il Covid-19 potrebbe presentare difficoltà simili. Tutte considerazioni che rafforzano la convinzione di Picozza secondo cui la messa a punto di un vaccino così sicuro da poter essere somministrato a milioni di individui avverrà non prima di un anno.